Najpogostejši vzroki ledvenih bolečin so bolezni hrbtenice, predvsem degenerativno-distrofična (osteohondroza, spondiloza deformans) in zadnje strele zadnjih mišic. Poleg tega lahko različne bolezni trebušnih in medeničnih organov, vključno s tumorji, povzročijo enake simptome kot hernirani disk, ki stisne korenino hrbtenice.
Ni naključje, da se takšni bolniki ne spreminjajo samo na nevrologe, ampak tudi na ginekologe, ortopediste, urologe in predvsem na lokalne ali družinske zdravnike.
Etiologija in patogeneza ledvenih bolečin
Po sodobnih idejah so najpogostejši vzroki ledvenih bolečin:
- patološke spremembe v hrbtenici, predvsem degenerativno-distrofične;
- patološke spremembe v mišicah, najpogosteje miofascialni sindrom;
- patološke spremembe v trebušnih organih;
- bolezni živčnega sistema.
Dejavniki tveganja za ledvene bolečine so:
- težka telesna aktivnost;
- neprijetna delovna drža;
- poškodba;
- Hlajenje, osnutki;
- zloraba alkohola;
- depresija in stres;
- Poklicne bolezni, povezane z izpostavljenostjo visokim temperaturam (zlasti v vročih trgovinah), energiji sevanja, nenadnim temperaturnim nihanjem in vibracijami.
Med vretenčnimi vzroki ledvenih bolečin so:
- koreninska ishemija (diskogeni radikularni sindrom, diskogena radikulopatija), ki je posledica stiskanja korenine s hernijo diska;
- Refleksni mišični sindromi, katerih vzrok so lahko degenerativne spremembe v hrbtenici.
Različne funkcionalne motnje ledvene hrbtenice lahko igrajo določeno vlogo pri pojavu bolečine v hrbtu, ko se zaradi napačne drže pojavijo bloki medvretenčnih sklepov in je njihova mobilnost oslabljena. V sklepih, ki se nahajajo nad in pod blokom, se razvije kompenzacijska hipermobilnost, kar vodi do mišičnega spazma.
Znaki akutnega stiskanja hrbteničnega kanala
- otrplost perinealnega območja, šibkost in otrplost nog;
- zadrževanje uriniranja in defekacije;
- S stiskanjem hrbtenjače opazimo zmanjšanje bolečine, ki mu sledi občutek otrplosti v medeničnem pasu in okončinah.
Ledvene bolečine v otroštvu in mladostništvu najpogosteje povzročajo nepravilnosti pri razvoju hrbtenice. Spinalna bifida (spina bifida) se pojavi pri 20% odraslih. Po pregledu se razkrijejo hiperpigmentacija, rojstne znamke, več brazgotin in hiperkeratoza kože v ledvenem območju. Včasih se opazi urinska inkontinenca, trofične motnje in šibkost v nogah.
Držalne bolečine lahko povzroči ledverna - prehod vretenc S1 v zvezi z ledveno hrbtenico - in sakralizacijo - pritrditev vretenca L5 na križnico. Te anomalije so nastale zaradi posameznih značilnosti razvoja prečnih procesov vretenc.
Nosološke oblike
Skoraj vsi bolniki se pritožujejo nad bolečino v spodnjem delu hrbta. Bolezen se manifestira predvsem z vnetjem nizko premikajočih se sklepov (medvretenčni, kostovertebralni, ledvesakralni sklepi) in hrbteničnih ligamentov. Postopoma se v njih razvije okostenje, hrbtenica izgubi elastičnost in funkcionalno mobilnost, postane kot bambusova palica, krhka in se zlahka poškoduje. Na stopnji izrazitih kliničnih manifestacij bolezni se mobilnost prsnega koša med dihanjem in posledično bistveno zmanjša vitalna sposobnost pljuč, kar prispeva k razvoju številnih pljučnih bolezni.
Hrbtenični tumorji
Odlikovanje je med benignimi in malignimi tumorji, ki izvirajo predvsem iz hrbtenice in metastatskega. Benigni tumorji hrbtenice (osteohondrom, hondrom, hemangiom) so včasih klinično asimptomatski. Pri hemangiomu se lahko pojavi hrbtenični zlom tudi z manjšimi zunanjimi vplivi (patološki zlom).
Maligni tumorji, večinoma metastatski, izvirajo iz prostate, maternice, dojk, pljuč, nadledvičnih žlez in drugih organov. Bolečina se v tem primeru pojavlja veliko pogosteje kot pri benignih tumorjih - ponavadi vztrajni, boleči, okrepijo se z najmanjšim gibanjem, prikrajšajo bolnike počitka in spanja. Za katero je značilno progresivno poslabšanje stanja, povečanje splošne izčrpanosti in izrazite spremembe v krvi. Rentgenski žarki, računalniška tomografija in slikanje z magnetno resonanco so zelo pomembni za diagnozo.
Osteoporoza
Glavni vzrok bolezni je zmanjšanje funkcije endokrinih žlez zaradi neodvisne bolezni ali ozadja splošnega staranja telesa. Osteoporoza se lahko dolgo razvije pri bolnikih, ki dolgo časa jemljejo hormone, aminazin, anti-tuberkulozo in tetraciklin. Radikularne motnje, ki spremljajo bolečine v hrbtu, nastanejo zaradi deformacije medvretenčne foramine, hrbtenične motnje (miepatija) pa nastanejo zaradi stiskanja radikulomedularne arterije ali zloma vretenc, tudi po manjših poškodbah.
Miofascialni sindrom
Miofascialni sindrom je glavni vzrok bolečine v hrbtu. Pojavi se lahko zaradi prekomerne izvedbe (med težko telesno aktivnostjo), prekomerne preskus in modric mišic, nefiziološke drže med delom, reakcijo na čustveni stres, skrajšanje ene noge in celo ravnih stopal.
Za miofascialni sindrom je značilna prisotnost tako imenovanih "sprožilnih" con (sprožilne točke), pritisk, na kateri povzroča bolečino, pogosto seva na sosednja območja. Poleg sindroma miofascialne bolečine je lahko vzrok bolečine tudi vnetne mišične bolezni - miozitis.
Ledvene bolečine se pogosto pojavljajo zaradi bolezni notranjih organov: želodčnih in dvanajstnih razjed, pankreatitis, holecistitis, urolitiazo itd. Izgovarjamo jih in posnemajo sliko lednega ali diskogenega lumbosakralnega radikulitisa. Vendar pa obstajajo tudi jasne razlike, zahvaljujoč temu, da je mogoče razlikovati na napotitev bolečine od tiste, ki izhajajo iz bolezni perifernega živčnega sistema, kar je posledica simptomov osnovne bolezni.
Klinični simptomi ledvenih bolečin
Najpogosteje se ledvene bolečine pojavljajo med 25. in 44. letom starosti. Obstajajo akutne bolečine, ki praviloma trajajo 2–3 tednov in včasih do 2 meseca, kronične bolečine - v 2 mesecih.
Za stiskalne radikularne sindrome (diskogena radikulopatija) je značilen nenadni pojav, pogosto po močnem dvigovanju, nenadnih gibanjih ali hipotermiji. Simptomi so odvisni od lokacije lezije. Pojav sindroma temelji na stiskanju korenine s herniranim diskom, ki se pojavlja kot posledica degenerativnih procesov, ki jih olajšajo statične in dinamične obremenitve, hormonske motnje in poškodbe (vključno z mikrotravmatizacijo hrbtenice). Najpogosteje patološki proces vključuje območja hrbteničnih korenin od dure mater do medvretenčnih foramen. Poleg diskovne hernije, rasti kosti, sprememb brazgotin v epiduralnem tkivu in hipertrofirani ligamentum flavum so lahko vključeni v koreninske travme.
Zgornje ledvene korenine (L1, L2, L3) redko vplivajo: predstavljajo največ 3% vseh ledvenih radikularnih sindromov. Koren L4 je prizadet dvakrat pogosteje (6%), kar povzroči značilno klinično sliko: blage bolečine vzdolž notranje-nizke in sprednje površine stegna, medialna površina noge, parestezija (občutek otrplosti, gorenja, plazenja) na tem območju; Rahla šibkost mišice kvadricepsa. Refleksi kolena se ohranijo in včasih celo povečajo. Najpogosteje vpliva korenina L5 (46%). Bolečina je lokalizirana v ledvenih in glutealnih območjih, vzdolž zunanje površine stegna, sprednjo površino spodnje noge navzdol do stopala in III-V prstov. Pogosto ga spremlja zmanjšanje občutljivosti kože sprednje zunanje površine noge in v moči v ekstenzorskih mišicah tretjega do petega prsta. Pacient si težko stoji na peti. Z dolgoletno radikulopatijo se razvije hipotrofija tibialis sprednje mišice. Pogosto vpliva tudi korenina S1 (45%). V tem primeru bolečina v spodnjem delu hrbta seva vzdolž zunanje hrbtne površine stegna, zunanjo površino spodnje noge in stopala. Pregled pogosto razkriva hipoterijsko zunanjo površino noge, zmanjšana trdnost mišic in fleksorjev prstov Triceps. Takšni bolniki je težko stati na nogah. Zmanjšanje ali izguba Ahilovega refleksa.
Vertebrogeni sindrom ledvenega refleksa
Lahko je akutna ali kronična. Akutna ledvena bolečina (LBP) (Lumbago, "Lumbago") se pojavi v nekaj minutah ali urah, pogosto nenadoma zaradi nerodnih gibov. Pločevanje, streljanje (kot električni šok) bolečine so lokalizirane po spodnjem delu hrbta, včasih seva do iakalnega območja in zadnjice, močno se okrepijo pri kašljanju, kihanju in se zmanjša, ko leže, še posebej, če bolnik najde udoben položaj. Gibanje v ledveni hrbtenici je omejeno, ledvene mišice so napete, kar povzroča simptom Lasegueja, pogosto dvostransko. Tako si bolnik leži na hrbtu z iztegnjenimi nogami. Zdravnik hkrati upogne prizadeto nogo na kolenskih in kolčnih sklepih. To ne povzroča bolečine, ker je s tem položajem noge oboleli živec sproščen. Nato zdravnik, ki pusti nogo upognjene na kolčni-femoralnem sklepu, začne izravnati pri kolenu in tako povzroči napetost na išiasnem živcu, kar daje močne bolečine. Akutna lumbodynia običajno traja 5-6 dni, včasih manj. Prvi napad se konča hitreje kot naslednji. Ponavljajoči se napadi Lumbago se ponavadi razvijajo v kronični LBP.
Netipične bolečine v spodnjem delu hrbta
Obstajajo številni klinični simptomi, ki so netipični za bolečine v hrbtu, ki jih povzročajo degenerativne spremembe v hrbtenici ali miofascialni sindrom. Ti znaki vključujejo:
- pojav bolečine v otroštvu in mladostništvu;
- poškodba hrbta tik pred začetkom bolečin v spodnjem delu hrbta;
- bolečine v hrbtu, ki jih spremlja vročina ali znaki zastrupitve;
- hrbtenica;
- rektum, nožnica, obe nogi, bolečine v pasu;
- Povezava bolečine v spodnjem delu hrbta z prehranjevanjem, defekacijo, spolnim odnosom, uriniranjem;
- neekološka patologija (amenoreja, dismenoreja, vaginalni izcedek), ki se je pojavila na ozadju bolečin v spodnjem delu hrbta;
- povečana bolečina v spodnjem delu hrbta v vodoravnem položaju in se zmanjša v navpičnem položaju (simptom Razdolskyja, značilen za tumorski proces v hrbtenici);
- nenehno povečuje bolečine v enem do dveh tednih;
- okončine in videz patoloških refleksov.
Metode izpita
- zunanji pregled in palpacija ledvenega območja, identifikacija skolioze, mišične napetosti, bolečine in sprožilne točke;
- Določitev obsega gibanja v ledveni hrbtenici, območja zapravljanja mišic;
- Pregled nevrološkega statusa; Določitev napetostnih simptomov (Lassegue, Wasserman, Neri). [Študija Wassermanovega simptoma: upogibanje noge na kolenskem sklepu pri bolniku pri nagnjenem položaju povzroči bolečino pri stegnu. Študija Nerijevega simptoma: ostro upogibanje glave na prsni koš pacienta, ki leži na hrbtu z ravnimi nogami, povzroči akutne bolečine v spodnjem delu hrbta in vzdolž išiasnega živca.];
- preučevanje stanja občutljivosti, refleksne krogle, mišičnega tonusa, vegetativne motnje (oteklina, spremembe v barvi, temperaturi in vlažnosti kože);
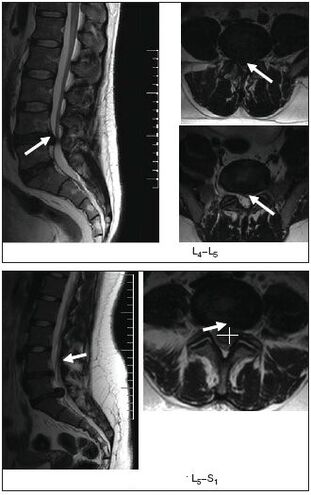
- Radiografija, računalniška ali magnetna resonančna slika hrbtenice.
MRI je še posebej informativen
- ultrazvočni pregled medeničnih organov;
- ginekološki pregled;
- Po potrebi se izvedejo dodatne študije: cerebrospinalna tekočina, kri in urin, sigmoidoskopija, kolonoskopija, gastroskopija itd.
Zdravljenje
Akutne bolečine v spodnjem delu hrbta ali poslabšanje vretenčnih ali miofascialnih sindromov
Nediferencirano zdravljenje. Nežni način motorja. V primeru hude bolečine v prvih dneh počivajte posteljo in nato hodite po berglah, da raztovorite hrbtenico. Postelja naj bo trda, leseno desko pa naj bo postavljena pod vzmetnico. Pri toplini se priporočajo volneni šal, električno grelno blazinico in vrečke ogrevanega peska ali soli. Mazila imajo ugoden učinek: Finalgon, Tiger, Capsin, Diclofenac itd., Pa tudi gorčični plasterji in poper omet. Priporočljivo je ultravijolično obsevanje v odmerkih eritema, pijavke (ob upoštevanju možnih kontraindikacij) in namakanje bolečega območja z etil kloridom.
Električni postopki imajo analgetični učinek: transkutana elektroanalgezija, sinusoidni modulirani tokovi, diadinamični tokovi, elektroforeza z novokainom itd. Uporaba refleksologije (akupunkturo, laserska terapija, kauterizacija) je učinkovita; Novokainske blokade, tlačna masaža sprožilnih točk.
Terapija z zdravili vključuje analgetike, nesteroidne antirevmatike; umirjenosti in/ali antidepresivi; Zdravila, ki zmanjšujejo mišično napetost (mišični relaksanti). V primeru arterijske hipotenzije je treba zaradi hipotenzivnega učinka predpisati tizanidin z veliko previdnostjo. Če obstaja sum na otekanje hrbteničnih korenin, se predpišejo diuretiki.
Glavna analgetična zdravila so NSAID, ki jih bolniki pogosto nenadzorovano uporabljajo, ko se bolečina okrepi ali ponovi. Treba je opozoriti, da dolgotrajna uporaba nesteroidnih protivnetnih zdravil in analgetikov povečuje tveganje za zaplete te vrste terapije. Trenutno obstaja velik izbor NSAID. Za bolnike, ki trpijo zaradi bolečine v hrbtenici, zaradi razpoložljivosti, učinkovitosti in manjše verjetnosti neželenih učinkov (prebavila, dispepsija), so prednostna "neselektivna" zdravila diklofenak 100–150 mg/dan. Ustno, intramuskularno, rektalno, lokalno, ibuprofen in ketoprofen oralno 200 mg in lokalno ter med "selektivnimi" - meloksikam oralno 7,5–15 mg/dan, nimesilid oralno 200 mg/dan.
Pri zdravljenju z nesteroidnimi antirevmatiki se lahko pojavijo neželeni učinki: slabost, bruhanje, izguba apetita, bolečina v epigastrični regiji. Možen ulcerogeni učinek. V nekaterih primerih lahko pride do razjede in krvavitve v prebavilih. Poleg tega so opaženi glavoboli, omotica, zaspanost in alergijske reakcije (kožni izpuščaj itd.). Zdravljenje je kontraindicirano za ulcerozne procese v prebavilih, nosečnosti in dojenju. Da bi preprečili in zmanjšali dispeptične simptome, je priporočljivo jemati nesteroidne protivnetne barve med obroki ali po njem in piti mleko. Poleg tega jemanje nesteroidnih protivnetnih zdravil, ko se bolečina povečuje z drugimi zdravili, ki jih jemlje bolnik za zdravljenje sočasnih bolezni, vodi, kot je pri dolgoročnem zdravljenju številnih kroničnih bolezni, do zmanjšanja privrženosti zdravljenju in posledično nezadostna učinkovitost terapije.
Zato sodobne metode konzervativnega zdravljenja vključujejo obvezno uporabo zdravil, ki imajo hondroprotektivne, hondrostimulacijske učinke in imajo boljši terapevtski učinek kot NSAID. Zdravilo Teraflex-Advance v celoti izpolnjuje te zahteve, kar je alternativa nesteroidnim protivnetnim garnitom za blage do zmerne bolečine. Ena kapsula zdravila Teraflex-Advance vsebuje 250 mg glukozaminskega sulfata, 200 mg hondroitinskega sulfata in 100 mg ibuprofena. Hondroitin sulfat in glukozamin sodelujeta v biosintezi vezivnega tkiva, kar pomaga preprečiti procese uničenja hrustanca in spodbuditi regeneracijo tkiva. Ibuprofen ima analgetične, protivnetne in antipiretične učinke. Mehanizem delovanja se pojavi zaradi selektivnega blokiranja ciklooksigenaze (COX tipa 1 in 2), glavnega encima v presnovi arahidonske kisline, kar vodi do zmanjšanja sinteze prostaglanlandov. Prisotnost NSAID v sestavi zdravila Theraflex-Advance pomaga povečati obseg gibanja v sklepih in zmanjšati jutranjo togost sklepov in hrbtenice. Treba je opozoriti, da po R.J. Tallarida in sod., Prisotnost glukozamina in ibuprofena v Theraflex-Advance zagotavlja sinergizem glede analgetičnega učinka slednjega. Poleg tega analgetični učinek kombinacije glukozamina/ibuprofena zagotavlja 2,4 -kratni nižji odmerek ibuprofena.
Po lajšanju bolečine je racionalno preklopiti na jemanje zdravila Teraflex, ki vsebuje aktivne sestavine hondroitin in glukozamin. Teraflex jemljemo 1 kapsulo 3 -krat na dan. V prvih treh tednih in 1 kapsuli 2 -krat na dan. V naslednjih treh tednih.
Velika večina bolnikov, ki jemljejo Theraflex, doživlja pozitivno dinamiko v obliki lajšanja bolečine in zmanjšanja nevroloških simptomov. Zdravilo so dobro prenašali bolniki, alergijske manifestacije niso opazili. Uporaba teraflexa za degenerativne bolezni hrbtenice je racionalna, zlasti pri mladih bolnikih, tako v kombinaciji z nesteroidnimi antirevmatiki in kot monoterapijo. V kombinaciji z nesteroidnimi antirevmatiki se analgetični učinek pojavi 2 -krat hitreje, potreba po terapevtskih odmerkih nesteroidnih protivnetnih zdravil pa se postopoma zmanjšuje.
V klinični praksi se za lezije perifernega živčnega sistema, vključno s tistimi, povezanimi s hrbtenično osteohondrozo, vitamini B, ki imajo nevrotropni učinek. Tradicionalno se uporablja metoda izmeničnega dajanja vitaminov B1, B6 in B12, 1–2 ml. intramuskularno z vsakodnevno izmenično. Potek zdravljenja je 2–4 tednov. Slabosti te metode vključujejo uporabo majhnih odmerkov zdravil, ki zmanjšujejo učinkovitost zdravljenja in potrebo po pogostih injekcijah.
Za diskogeno radikulopatijo se uporablja vlečna terapija: vleka (vključno s pod vodo) v nevrološki bolnišnici. Za mišični sindrom se po lokalnem zdravljenju (blokada Novokaina, namakanje z etil kloridom, anestetičnimi mazili) na mišice nanese vroče stisnjenje.
Kronična ledvena bolečina vertebrogenega ali miogenega izvora
V primeru diskovne hernije je priporočljivo:
- nositi togi steznik, kot je "pas dvigovalca uteži";
- izogibanje nenadnim gibanjem in upogibanju, omejevanju telesne aktivnosti;
- Fizikalna terapija za ustvarjanje mišičnega steznika in obnavljanje mobilnosti mišic;
- masaža;
- blokade novokaina;
- refleksologija;
- Fizioterapija: ultrazvok, laserska terapija, toplotna terapija;
- Intramuskularna terapija z vitamini (B1, B6, B12), multivitamini z mineralnimi dodatki;
- Za paroksizmalno bolečino je predpisan karbamazepin.
Zdravljenja brez zdravila
Kljub razpoložljivosti učinkovitih sredstev za konzervativno zdravljenje, obstoj več deset tehnik, nekateri bolniki potrebujejo kirurško zdravljenje.
Indikacije za kirurško zdravljenje so razdeljene na relativne in absolutne. Absolutna indikacija za kirurško zdravljenje je razvoj kaudalnega sindroma, prisotnost sekvenciranega herniranega medvretenčnega diska, sindrom hude radikularne bolečine, ki se kljub zdravljenju ne zmanjšuje. Razvoj radikulomieloiskemije zahteva tudi nujno kirurško poseg, vendar po prvih 12–24 urah indikacije za kirurgijo v takih primerih postanejo relativne, najprej zaradi nastajanja nepovratnih sprememb v koreninah in drugič, ker v večini primerov med zdravljenjem in rehabilitacijo v večini primerov regresira v približno 6 mesecih. Enaka regresijska obdobja opazimo z zapoznelimi operacijami.
Relativne indikacije vključujejo odpoved konzervativnega zdravljenja in ponavljajoče se išias. Konzervativna terapija ne sme presegati 3 mesece trajanja. in traja vsaj 6 tednov. Domneva se, da je kirurški pristop v primerih akutnega radikularnega sindroma in odpoved konzervativnega zdravljenja v prvih 3 mesecih upravičen. Po začetku bolečine za preprečevanje kroničnih patoloških sprememb v korenini. Relativna indikacija je primeri izjemno hudega bolečinskega sindroma, ko se bolečinska komponenta nadomesti s povečanjem nevrološkega primanjkljaja.
Med fizioterapevtskimi postopki se trenutno pogosto uporablja elektroforeza s proteolitičnim encimom karipazim.
Znano je, da sta terapevtski fizični trening in masaža sestavni del zapletenega zdravljenja bolnikov s hrbteničnimi lezijami. Terapevtska gimnastika zasleduje cilje splošne krepitve telesa, povečanje učinkovitosti, izboljšanje usklajevanja gibov in povečanje kondicije. V tem primeru so posebne vaje namenjene obnovitvi nekaterih motoričnih funkcij.


















